229大腸穿孔、大腸破裂
交通事故では、正面衝突での腹部の強打、バイク、自転車と自動車の衝突で発症しています。
注目すべきは、交通事故によるシートベルト外傷が多発していることです。
大部分は、腸管破裂、穿孔、腸間膜断裂、血気胸などの救急処置を必要とするものですが、中には、受傷後、比較的長時間経過して腹部症状が出現、手術に至る症例も報告されています。
大腸内は糞便があり、胃や小腸に比較すると、損傷部が汚染されていることで、縫合や吻合をしないで人工肛門を造設する傾向があったのですが、腹腔内汚染が高度でない、受傷後早期に確実な手術が行われれば、人工肛門を造設しないで一度に損傷部を修復しても、縫合不全などの合併症の発生はほとんどありません。
したがって、最近では、大腸損傷は、多くの病院で一度に縫合・吻合がなされています。
しかし、状態が悪く、腹腔内が高度に汚染されているときは、現在でも人工肛門が造設されています。
また、直腸や肛門部の損傷も一度で損傷部を修復しますが、口側の大腸に人工肛門を造設することが多くなっています。
大腸穿孔、大腸破裂における後遺障害のポイント
大腸損傷における後遺障害の対象は、以下の4つです。
1)人工肛門を造設したもの
2)大腸皮膚瘻を残すもの
3)大腸の大量切除を行ったもの
4)肛門からの排便機能障害を残すもの
1)人工肛門の造設について
人工肛門では、糞便を貯留する機能が喪失され、人工肛門以降の便からの栄養や水分の吸収が障害され、定期的な洗腸が必要となり、混雑した電車に乗れない、重いものを持てないなど、日常生活や社会生活上で、具体的な制約が生じることになります。
①人工肛門を造設したもので、パウチによる維持管理が困難なものは5級3号が認定されます。
パウチによる維持管理が困難とは、大腸の内容が漏出することで、大腸皮膚瘻周辺に著しい皮膚のただれ、びらんを発症し、パウチの装着ができないものを言います。
②人工肛門を造設したものは、7級5号が認定されます。
人工肛門は、大腸と、小腸の傷病により造設されるものがあるが、いずれも排便の機能を喪失したものであり、同様の基準で認定されています。
2)大腸皮膚瘻について
大腸皮膚瘻は、大腸内容が皮膚に開口した瘻孔から漏れ出る病態です。
肛門からの排便機能を喪失した状態であり、永続的にそうした状態が持続するのであれば、後遺障害として評価されることになります。
①パウチの装具による維持管理が困難な大腸皮膚瘻で、大腸内容の全部、あるいは大部分が漏出して汚染されるため、瘻孔部の処理を頻回に行わなければならないものは5級3号が認定されます。
パウチの装具による維持管理が困難であるとは、大腸内容が漏出することで、大腸皮膚瘻周辺に著しい皮膚のただれ、びらんを発症し、パウチの装着ができないものを言います。
②常時、パウチの装着を必要とするもので、大腸内容の全部、あるいは大部分が漏出するもの、または、漏出する大腸内容がおおむね1日に100ml以上であって、パウチによる維持管理が困難であるものは7級5号が認定されます。
③常時、パウチの装着を要するもので、漏出する大腸内容がおおむね1日に100ml以上のものは9級11号が認定されます。
(2の7級5号に該当するものは除かれています。)
④常時、パウチの装着は要しないが、明白に大腸内容が漏れるものは11級10号が認定されます。
3)大腸の大量切除について
大腸を全摘したものは、人工肛門の造設となり、1)の基準で、等級が認定されています。
大腸の全摘ではなく、大腸のほとんど、結腸の全てを摘出したときには、下痢が予想されるのですが、腸管に流入する水分の大部分は小腸で吸収され、大腸で吸収される水分は少ないのです。
大腸の大量切除を原因とした下痢の程度は、比較的、軽く、日常、仕事上の支障も軽度であると考えられています。
大腸のほとんどを切除したとき、または結腸の全てを切除したときは11級10号が認定されます。
4)肛門からの排便機能の障害について
排便の機能障害には、便秘、便失禁、下痢があります。
便秘とは、便が大腸内に長時間滞留し、排便が順調に行われていない状態であり、単に回数が少ないだけのものは、医学的な便秘ではなく、排便に支障があることが要件とされています。
高度の便秘を残すもの
便秘を残すもので、以下、2つの要件の両方を満たしているものは9級11号が認定されます。
①排便反射を支配する神経の損傷がMRI、CTなどにより確認されること
②排便回数が週2回以下の頻度で、かつ、用手摘便を要すると医師により認められるもの、
なお、頭痛、悪心、嘔吐、腹痛等の症状が生じることがあるが、いずれも便秘によるものであり、それらの症状を含めたとしても9級11号を超えるものではないとされています。
軽度の便秘を残すもの
便秘を残すもので、以下、2つの要件の両方を満たしているものは11級10号が認定されます。
①排便反射を支配する神経の損傷がMRI、CTなどにより確認されること、
②排便回数が週2回以下の頻度で、恒常的に硬便であると医師により認められるもの、
(用手摘便を要するものは、除かれています。)
なお、頭痛、悪心、嘔吐、腹痛等の症状が生じることがありますが、いずれも便秘によるものであり、それらの症状を含めたとしても、11級10号を超えるものではないとされています。
便失禁を残すもの
完全便失禁と医師が診断し、2つの要件の両方を満たしているものは7級5号が認定されます。
①肛門括約筋、または当該筋の支配神経の損傷を医師が診断しているもの、
②肛門括約筋の筋緊張、肛門反射、内肛門括約筋反射、直腸反射などから、肛門括約筋機能の全部が失われていると、検査結果により医師が診断していること、
完全便失禁には至らないが、漏便により常時、紙おむつの装着が必要と医師が診断し、2つの要件の両方を満たしているものは、9級11号が認定されます。
①肛門括約筋、または当該筋の支配神経の損傷を検査結果から医師が診断していること、
②肛門括約筋の筋緊張、肛門反射、内肛門括約筋反射、直腸反射などから、明らかに肛門括約筋機能の一部が失われていると、検査結果から医師が診断していること、
常時紙おむつの装着は必要ないが、便失禁が認められると医師が診断し、2つの要件の両方を満たしているものは、11級10号が認定されます。
①肛門括約筋、または当該筋の支配神経の損傷が、検査結果により医師が診断していること、
②肛門括約筋の筋緊張、肛門反射、内肛門括約筋反射、直腸反射などから、肛門括約筋の機能が一部が失われていると検査結果により、医師が診断していること、
※肛門の仕組み
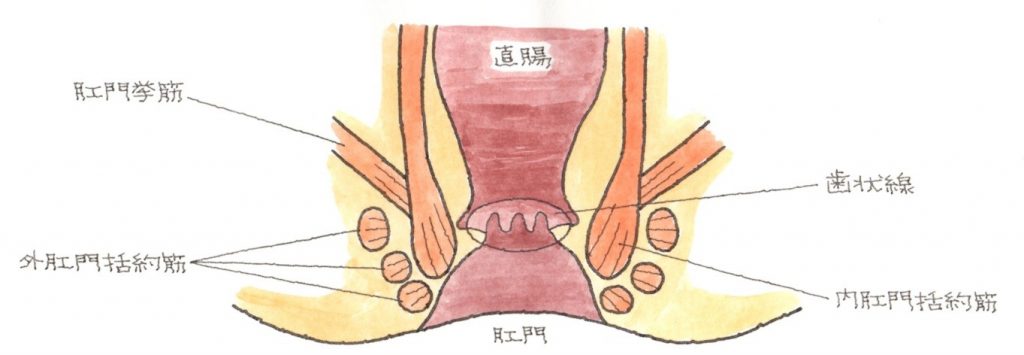
外肛門括約筋 外肛門括約筋の働きにより、随意に、意識的に締めることができます。
内肛門括約筋 無意識のうちに肛門を締めている筋肉であり、この筋力が低下すると下着が汚れることがあります。内肛門括約筋は、平滑筋=意識的に動かせない筋肉であり、睡眠中で、外括約筋が弛緩していても、持続的に収縮して、一定の圧を保持しています。
最大静止圧の80%は肛門内括約筋の働きによるものです。
歯状線 直腸と皮膚の境界で、歯状線より上は痛覚がなく、下は、痛覚があります。
肛門挙筋 骨盤の中味を支えています。
排便反射を支配する神経の損傷がMRI、CTなどにより確認されることとは、脊髄損傷のことを意味しています。
L1より上位の横断型脊髄損傷では、排便をコントロールする脊髄神経が切断されることがあります。
そして、このことはMRIや造影CTで立証することができるのです。
消化管は口から肛門まで一本の管のようにつながっているのですが、筋肉の構造や消化液の分泌以外で、直腸肛門部が、他の腸管と異なる点は、神経の分布です。
小腸や大腸は自律神経=内臓神経によって調節されていますが、直腸、肛門と膀胱は、脊髄神経による支配を受けているのです。
したがって、脊髄神経が切断されると、膀胱や直腸に、貯留や排出の異変をきたすことになります。
貯留能障害とは、適切な量の便を直腸に貯められない状態です。
直腸と肛門には、それぞれに、伸び縮みする能力があり、通常は、脊髄神経が働いて、直腸が膨らんで肛門が閉まる協調性を維持しています。
ところが脊髄損傷により、直腸が充分に膨らまず、必要な量の便が貯められなくなることがあります。
また、内肛門括約筋の収縮力が低下したとポイント、便の貯留能が低下し、ジワジワ便が漏れ出す、絶えず肛門の周囲に便が付着する状態に陥ります。
脊髄損傷では、肛門の知覚も障害されます。
外肛門括約筋へは脊髄神経から枝分かれする陰部神経が走行しており、肛門の知覚や外肛門括約筋の収縮をコントロールしています。
陰部神経に影響をおよぼす脊髄損傷では、サンプリング能力の低下により、おならと誤って便を漏らしてしまったり、意識的な肛門の収縮ができず、トイレに間に合わなかったりするのです。
※サンプリング
ヒトは、便意だけでなく、肛門の近くに到来したものが固形便、下痢便、おなら? これらを判別することができるのですが、これをサンプリングと呼んでいます。
サンプリングは、肛門へ分布する陰部神経が行っており、陰部神経も、直腸へ分布する骨盤神経と同様に脊髄神経の一部で、脊髄損傷によりサンプリング能力が低下することがあるのです。
排出能障害とは、直腸に便が貯まりすぎてしまう状態です。
脊髄損傷では、直腸に便が貯まりすぎて排便困難に陥ることがあります。
この原因は、直腸感覚の異状であり、単に便意が分からないだけでなく、アコモデーションの異常も含まれています。つまり、便意を感じるものの、その便意に持続力がなく、トイレに駆け込んだが、すでに便意が消失してしまったような状態も、直腸感覚の異状によって起こるのです。
脊髄損傷における排便障害は、便意より、排便困難をきたしていることがほとんどです。
※アコモデーション
日常生活では、僅かな便意が生じても、しばらくするとそれがなくなってしまう現象がみられます。
これをアコモデーション=調節と呼ばれています。
直腸の伸展刺激は便意に発展するのですが、アコモデーションによって便意を抑えているのです。
サンプリングによりトイレまで急ぐべきかどうかを判断し、アコモデーションによって、トイレまで我慢することができるのです。
では、その他の立証のための検査とは、直腸肛門生理機能検査です。
①直腸肛門内圧検査

肛門の生理機能検査の1つで、無意識に肛門を締めている内括約筋と意識的に肛門を締める外括約筋の筋力を測定する検査です。
肛門の締まっている部分、肛門管の長さは、解剖学的に3cmです。
肛門管には、肛門括約筋があり、日本人の正常値は、60~80mmHg、肛門管最大随意収縮率130~200mmHgの強さで締まっていますが、高齢者などでは、10~20cmH2Oまで低下することがあります。
圧力を測るセンサーのついた直径5mmの細い管を、肛門内に挿入し、肛門に力を入れないとき=最大静止圧や力一杯締めたとき=最大随意圧の肛門の締まる強さ=圧力を測定します。
検査は、痛みを感じることはなく、およそ10分で完了します。
マイクロチップトランスジューサーが付いたカテーテルを肛門に挿入し、肛門をぎゅっと締めたときの強さ=最大随意収縮圧を測定します。
安静にしている時の2~3倍の締まりとなり、女性は男性より低い値となります。

②直腸感覚検査
直腸内にバルーンを入れて、少しずつ膨らませながら、最初に便意を感じたとき=最小感覚閾値と、便意を我慢できなくなったときのバルーンの大きさ=最大耐容量を測定します。
正常値 最小感覚閾値 30-60ml 最大耐容量 140-210ml
③直腸肛門反射検査
直腸内にバルーンを入れて、膨らませた時の肛門の反応を調べます。
機能が正常なときは、腸内でバルーンが膨らんだときに、肛門は反射的に弛緩します。
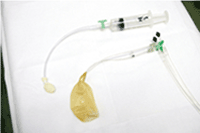
バルーンを直腸内に挿入後、肛門管の位置にマイクロチップトランスジューサーを固定し空気を注入し反射の様子を測定します。
通常は直腸に便がたまった時、肛門の筋肉は一時的に圧力を弱める反射が見られます。
④排便造影検査、ディフエコグラフィー
排便時の直腸肛門の動きを観察し、排便障害の原因を調べる検査です。
検査前に浣腸を行い、直腸内をきれいにします。
肛門からバリウムで作った人工の便(偽便)を直腸内に注入し、X線装置に設置したポータブルトイレにて、安静時、肛門引き締め時、排便時の撮影を行います。
検査時間は5分程度と短く、痛みも無いため非常に有効な検査です。
![]() この記事を書いた人
この記事を書いた人

弁護士法人江原総合法律事務所
埼玉・越谷地域に根差し、交通事故に豊富なノウハウを持つ江原総合法律事務所の弁護士までご相談下さい。交通事故分野における当事務所の対応の特徴は、「事故直後」「後遺症(後遺障害)の事前認定前」からの被害者サポートです。適切なタイミングから最適なサポートをいたします。
お困りのことがございましたら、どうぞお気軽にお問い合わせください。
メールでのお問い合わせ
24時間受付